Etapy łuszczycy to określone przedziały czasowe, w których choroba nabiera swoich charakterystycznych cech. Wielu psoriatrów błędnie nazywa ten etap ciężką lub łagodną postacią choroby, ale w dokumentacji medycznej termin ten jest używany w zupełnie innym znaczeniu.
Jakie są etapy łuszczycy?
Łuszczyca jest rozpoznawana jako nawracająca patologia skóry, w której występowaniu winna jest genetyka. Według dermatologów co najmniej 2% światowej populacji cierpi na tę chorobę, co oznacza, że problem jest bardzo pilny. Podczas łuszczycy wyraźnie rozróżnia się 2 stany:
- Nawrót.Ten termin odnosi się do pogorszenia stanu skóry. W nawrotach chory odczuwa swędzenie, ból, pieczenie, obfite wysypki skórne, podrażnienia i dyskomfort. Sytuację ofiary pogarsza bezsenność, nerwica i lęk.
- Remisja.To słowo oznacza poprawę wyglądu skóry. Po remisji skóra odzyskuje normalny kolor, zaczerwienienie ustępuje, a obszar blaszek łuszczycowych zostaje zmniejszony.
Etapy łuszczycy częściowo powiela opis remisji i nawrotu choroby, dlatego wielu dermatologów używa tych słów synonimami. W praktyce klinicznej opisano 3 stadia łuszczycy:
- etap postępu;
- stacjonarne;
- etap regresji.
Biorąc pod uwagę, że mówimy o procesie cyklicznym, etapy kolejno przenikają się nawzajem i tworzą ciągły przebieg choroby.
Fakt!Etap postępu jest uważany za najtrudniejszy do wyczucia.
Co to jest postęp w łuszczycy?
Etap postępu jest uruchamiany przez szereg czynników, takich jak zimna pora roku lub stres. W niektórych przypadkach nawet doświadczony dermatolog nie jest w stanie jednoznacznie określić przyczyny. Podczas etapu progresywnego dzieje się co następuje:
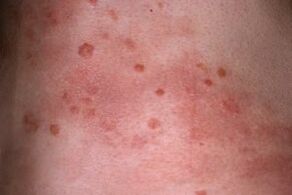
- Guzki łuszczycowe rozwijają się szybko, atakują skórę, łączą się w tzw. blaszki, które łuszczą się i swędzą. Płytka to plama o dowolnym kształcie, najczęściej okrągła lub owalna, czasem z nierówną krawędzią.
- Grudki, czyli pojedyncze guzki łuszczycowej wysypki, to grudki na skórze. Krawędzie grudek nie złuszczają się, a środkowa część jest odrywana. Gdy gromadzi się duża liczba martwych łusek, płytki zaczynają unosić się nad powierzchnią skóry. Opuchlizna nadaje im jeszcze bardziej wypukły i nierówny wygląd.
- Ten etap patologii charakteryzuje się izomorficzną reakcją polegającą na zaostrzeniu wysypek ze zmianami skórnymi, zadrapaniami, zastrzykami, skaleczeniami, mikrourazami. Zjawisko to nosi nazwę Köbner.
Opóźniona reakcja jest charakterystyczna dla postępującego stadium łuszczycy. W niektórych przypadkach wysypki skórne pojawiają się około 9 dni po ekspozycji na czynnik wyzwalający (taki jak alergen pokarmowy). Zazwyczaj wysypka łuszczycowa pojawia się w ciągu 24 godzin po ekspozycji na niekorzystne czynniki.
Ciekawe!95% łuszczycy ma jakiś rodzaj nietolerancji pokarmowej, która może wywołać nawrót. Aby uniknąć zaostrzeń, musisz prowadzić dziennik żywności i obserwować reakcję na różne rodzaje żywności.
Etapy stacjonarne i recesywne
Stan stacjonarny to okres w przebiegu łuszczycy, w którym stan ofiary jest względnie ustabilizowany. Na etapie stacjonarnym:
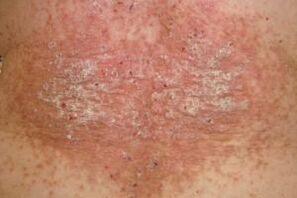
- Płytki łuszczycowe mają gładki zarys. Cała powierzchnia płytki pokryta jest grubą warstwą łusek, które łatwo się złuszczają. Swędzenie i dyskomfort są umiarkowane. Wokół grudek nie ma jasnoczerwonej, objętej stanem zapalnym krawędzi.
- W przypadku mikrourazów skóry nie obserwuje się zjawiska Koebnera, czyli drapanie lub przecinanie zdrowej skóry nie zamienia się już w łuszczycową płytkę nazębną.
Stadium regresywne lub recesywne charakteryzuje się masywnymi zmianami w łuszczycy. Po pierwsze, wokół grudek można zobaczyć pseudoatroficzny brzeg, a następnie pacjenci zauważają szybkie ustanie łuszczenia się skóry z utworzeniem się blaszek przebarwień.
Nasilenie patologii
Dodatkowym kryterium diagnostycznym jest ocena obszaru zmian łuszczycowych. Do jej opisu używa się terminu „dotkliwość”. Dermatolodzy rozróżniają 3 stopnie ciężkości choroby skóry:
- Łatwo.Płytki łuszczycowe zajmują od 1 do 3% całkowitej powierzchni ciała. Mały rozmiar dotkniętych obszarów nie oznacza, że pacjent czuje się dobrze. W przypadku łuszczycy głowy lub twarzy wystarczy nawet kilka blaszek, aby wywołać dyskomfort i udrękę u osoby.
- Medium.Objętość wykwitów łuszczycowych zajmuje od 3 do 10% całkowitej powierzchni ciała. W tym przypadku dotyczy to pleców, klatki piersiowej i zewnętrznych powierzchni stawów, skóry głowy, dłoni i stóp. Ta częstość prowadzi do poważnego zatrucia i silnego bólu. Pacjent może całkowicie lub częściowo utracić zdolność do pracy, pogarsza się stan psychiczny i stan układu nerwowego.
- Ciężki.Choroba obejmuje ponad 10-15% powierzchni skóry. Według przybliżonych szacunków, jeśli łuszczyca zajmuje więcej niż jedną czwartą całkowitej powierzchni ciała, prawdopodobieństwo niewydolności wątroby lub nerek wzrasta wielokrotnie. Niewyrównane uszkodzenie narządów wewnętrznych może spowodować śmierć łuszczycy.
W celu kompleksowej oceny nasilenia łuszczycy stosuje się specjalną skalę o nazwie PASI. Skala bierze pod uwagę:
- procent zdrowej i chorej skóry;
- stadium patologii;
- odpowiedź pacjenta na terapię lekową;
- indywidualna tolerancja łuszczycy (stan psychiczny, powikłania ze strony układu nerwowego i psychiki);
- obiektywne dane z badań laboratoryjnych w zakresie dynamiki (np. objętość kwasu moczowego w badaniu krwi).
Diagnoza uwzględnia wszystkie objawy, które wpływają na stan osoby z łuszczycą. Intensywność jest odzwierciedlona w dokumentacji medycznej:
- procesy swędzące skóry;
- zaczerwienienie;
- obrzęk;
- przekrwienie;
- zgrubienie skóry; złuszczanie
- ;
- przepływ krwi;
- obrzęk; infekcje
- ; zespół bólowy
- .
W skali PASI wielkość zmian skórnych jest opisywana liczbami od 0 do 72, gdzie 0 to brak objawów skórnych, a 72 to maksymalne możliwe rozprzestrzenienie się choroby na dużą skalę.
Uwaga!Przede wszystkim ważne jest, aby pacjent wiedział i monitorował objawy zaostrzenia. Jeśli pojawią się niekorzystne objawy, należy natychmiast udać się do dermatologa, ponieważ łuszczyca nie zawsze wchodzi w stan stacjonarny. Nawrót może trwać dziesiątki lat.
Leczenie łuszczycy zależy od stopnia zaawansowania
Dla każdego stadium choroby opracowano zestaw środków terapeutycznych, więc pierwszą rzeczą, jaką wykonuje dermatolog, jest ustalenie, czy łuszczyca postępuje, ustabilizuje się czy cofnie.
Jak traktowany jest etap progresywny
Każdy chory na łuszczycę domyśla się, że remisja dobiega końca, kierując się własnymi uczuciami. Jeśli swędzenie nasila się, skóra wygląda gorzej, a łuszczyca w oczywisty sposób rozprzestrzenia się po powierzchni ciała, należy rozpocząć leczenie. Terapia na etapie zaawansowanym ma następujące cechy:
- Pacjent zajmuje się zapobieganiem dalszemu pogorszeniu się stanu, ściśle przestrzega diety, powstrzymuje się od wyzwalaczy procesu patologicznego (stres, palenie, alkohol).
- W przypadku silnego świądu można zastosować leki przeciwhistaminowe, dodatkową zaletą tej klasy leków jest usunięcie obrzęku w okolicy blaszek łuszczycowych.
- Dermatolog przepisuje szeroką gamę zabiegów miejscowych, które leczą, zmiękczają i rozrzedzają skórę. Decyzją lekarza wybiera się kremy, maści lub spraye. Kompresy z mydła smołowego i stałego oleju dają pozytywną dynamikę. Możesz też nakładać kompresy lub nakładać kosmetyki z błotem z Morza Martwego.
Głównym zadaniem na tym etapie jest powstrzymanie zaostrzenia, zanim choroba wejdzie w długotrwały nawrót. Zgodnie ze wskazaniami lekarz dobiera kortykosteroidy w zastrzykach lub w postaci maści.
Uwaga!Kortykosteroidy należy stosować w krótkim, intensywnym kursie pod nadzorem dermatologa. Możesz robić sobie zastrzyki lub rozmazać maści przeciwhistaminowe.
Stacjonarna i regresywna terapia etapowa
Dalsze działania dermatologa zależą od reakcji organizmu na wybrany zabieg. Możliwe są następujące scenariusze:
- Leki mają pozytywny wpływ. W ciągu 1-2 tygodni łuszczyca przechodzi przez etap stacjonarny, następuje regres i remisja.
- Leki nie działają. Jeśli po 2-4 tygodniach od momentu przepisania przebiegu leków wyniki nadal nie są widoczne, jest to powód do zmiany listy leków lub lekarza prowadzącego.
- Lek nasila. Taka dynamika jest również możliwa, zwłaszcza jeśli dawka lub częstotliwość podawania nie są wystarczające. Nawrót jest opóźniony, blaszki łuszczycowe pokrywają dużą powierzchnię ciała, osoba wymaga hospitalizacji.
W placówce medycznej stosuje się silniejszą terapię, na przykład sprzętowe oczyszczanie krwi. Przy korzystnej reakcji łuszczyca wchodzi w stan stacjonarny, który może trwać od kilku dni do kilku miesięcy.
Ciekawe!Ponad 80% pacjentów zauważa sezonowy charakter zaostrzeń. To sprawia, że choroba jest przewidywalna i pozwala przygotować się na początek nawrotu.
Lista leków na etap stacjonarny i regresywny jest dokładnie taka sama, ale dawki i częstość ich podawania są mniejsze niż w przypadku etapu progresywnego.
10-15 lat remisji
Kompetentny dermatolog stawia sobie następujące zadanie - wybrać takie leki i środki fizjoterapeutyczne, które zapewnią najtrwalszą poprawę w łuszczycy. W takim przypadku pacjent powinien dołożyć wszelkich starań, aby promować leczenie, unikać czynników wyzwalających i odpowiedzialnie przyjmować leki. Jeśli sojusz między pacjentem a lekarzem rozwinął się pomyślnie, czas trwania remisji jest nieograniczony. Stabilne samopoczucie może trwać 15 lat lub dłużej.























